
Можно ли её разрушить, размышляет доктор медицинских наук Ольга Боева
Медицинский клуб «Будем здоровы!» (газета в газете)

– Ольга Игоревна, сегодня у нас в больницах и поликлиниках, по закону, не просто лечат, а оказывают медицинские услуги. А раз это услуги, то и пациент вроде бы превращается в клиента, который, как известно, «всегда прав».
– Принцип «клиент всегда прав» в медицине, конечно, не работает. Я не совсем согласна с тем, что медицинская помощь должна восприниматься исключительно как услуга. Тем более, что такая идеология формирует определенное – потребительское (в худшем смысле) – отношение пациентов к здравоохранению. Сегодня мы столкнулись с тем, что пациент уже считает возможным оценивать правильность действий врача, диктовать ему алгоритм диагностики и лечения.
– А разве раньше было не так?
– За годы работы я наблюдаю изменение отношений пациента и доктора не в лучшую сторону. Врачи в абсолютном большинстве в любой самой сложной или неоднозначной ситуации делали (и продолжают делать) все возможное для сохранения жизни и здоровья своих пациентов.
В нашей профессии надолго не задерживаются личности с неустойчивыми моральными качествами или не с альтруистическим мировоззрением. Еще не так давно пациенты это понимали и ценили, доверяли и прислушивались к мнению врача. А сейчас словно стеклянная стена между нами!
Вы посмотрите, как сегодня относятся к докторам! У нас бедных медиков обвиняют во всех грехах: бесконечные уголовные дела, судебные приговоры. Да, человеческая жизнь конечна, люди умирают – но нельзя же делать в этом виноватыми только врачей!

– И как же, на ваш взгляд, эту стеклянную стену разбить?
– Мое глубокое убеждение: пациенты – это не то сообщество, которое должно конфликтовать с врачебным. С одной стороны, врач должен быть достаточно квалифицированным, чтобы найти правильные слова и суметь донести до пациента суть заболевания, прогноз здоровья и жизни, смысл вмешательства и его возможные последствия.
Причем то, что врач должен это уметь, прописано в соответствующем образовательном стандарте. Однако это непростая задача: нужно учитывать психологию пациента, его сферу деятельности, личную ситуацию…
Понятно, что одно дело выучить теорию, а другое – приобрести практический навык.
Существует прекрасная мировая практика разработки специальных пособий и руководств по навыкам общения с пациентами для врачей разных специальностей. В них приводится и подходящая лексика, и разговорные обороты, чтобы больному было легче воспринять информацию от врача.
В России же такие книги пока редкость. Встречаются неплохие переводы зарубежных руководств, но ведь у нас свои традиции, в том числе культура речи, и несколько иной менталитет.
– Но не всему ведь можно научить, не все жизненные ситуации предусмотришь в учебниках! Вот почему выпускники медвузов неохотно идут в онкологи: боятся, так сказать, близости к страданиям пациентов и их родных, которым приходится объявлять страшный диагноз, а то и срок оставшейся жизни... А это сильный стресс и для медиков, у которых тоже чувствительные сердца.
– А вы думаете, любой выпускник медицинского вуза пойдет работать в детскую реанимацию, или в отделение детской гематологии, или в хоспис?!
Но медицина – это очень широкое профессиональное поле. Даже труд практического врача – не единственный возможный выбор. Скажем, если общение с пациентами вызывает трудности, можно выбрать диагностическую специальность.
Поверьте, реализоваться в медицине может любой человек, с любым психологическим складом личности! Но для этого должна эффективно работать система профориентации. Кроме того, всегда можно сменить специализацию, знаю массу таких примеров.
Да, врача можно доучить и переучить. Но у нас, медиков, есть куда большая проблема – дефицит времени. На «живое» общение с пациентом нормативами отводится крайне мало времени. Всем известно, как кратко длится амбулаторный прием. Но даже и врачи стационаров также не имеют практической возможности тратить достаточное количество времени на беседы с пациентом и его близкими.
У нас с каждым годом растет объем медицинской документации, которую врач обязан успеть оформить, да и вообще трудовые нормативы. Появление больного в кабинете поликлиники или госпитализация его в отделение больницы должно сопровождаться практически мгновенным заполнением многих страниц медкарты.
И эта повседневная «гонка» не дает возможности как следует вникнуть в детали заболевания и все обсудить. Чувство ответственности заставляет врача проводить на работе намного больше времени, чем положено, но этот труд дополнительно не оплачивается!
И государство предпринимает бесконечные и априори малоуспешные попытки рационализировать, оптимизировать временные затраты врача. Вместо того, чтобы пересмотреть трудовые и временные нормативы нашей работы.
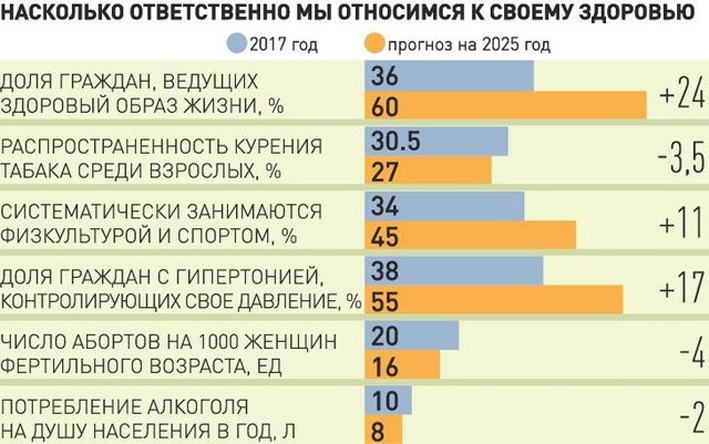
– Интересно, а в западных клиниках врачи тоже вынуждены часами просиживать над заполнением ненужных бумаг?
– Лучшие мировые практики – это наличие персонала, который специализируется на «бумажной» работе. И не только: есть специалисты по психологической, физической и социальной реабилитации.
В большинстве стран утвержденные нормы количества среднего и младшего медперсонала существенно превышают отечественные. А врач занимается тем, чем только он имеет право и должен заниматься – лечит пациента.
Кадровый дефицит и сверхзанятость врачей в России делает практически мало осуществимой идею – благородную и очень правильную – непрерывного образования, которое призвано поддерживать и повышать профессиональный уровень врача.
Администрация медучреждений просто не может позволить доктору посетить необходимое количество образовательных мероприятий в рабочее время (семинар, выставку, конференцию, курсы повышения квалификации), чтобы не «оголить» врачебный прием.
Обо всем этом мало говорят открыто. Но решение проблем, которые мы сегодня с вами обсуждали, это и есть залог того, что стеклянная стена между докторами и их пациентами в России рухнет!
– Ольга Игоревна, мы говорим об ответственности врачей. А что, на ваш взгляд, должны делать сами пациенты, чтобы вернуть доверие к медикам?
– Безусловно, нужны усилия и со стороны пациентов, которые должны стремиться больше узнавать о своем заболевании. А государство и СМИ должны повышать информированность населения в целом об универсальных эффективных профилактических стратегиях.
То есть о том, что такое на самом деле здоровый стиль жизни, который следует прививать «с пеленок», чтобы был реальный эффект в отношении увеличения продолжительности жизни.
– А ведь существуют еще общественные организации пациентов, школы больных ревматизмом, сахарным диабетом, ишемической болезнью сердца...
– К сожалению, их мало. Думаю, выходом могла бы стать разработка специальных интернет-ресурсов для пациентов. Вы скажете, что их и сейчас немало. Но их качество оставляет желать лучшего, а некоторые просто вредно читать!
Контент таких широкодоступных интернет-ресурсов должен быть безупречным. Его разработкой должны заниматься только самые авторитетные эксперты из профессиональных врачебных сообществ. А в нашу реальность только входит такая практика, когда на сайте профессионального медицинского сообщества есть ресурсы для пациентов.
Что касается ассоциаций пациентов, то их у нас раз-два и все. А ведь это едва ли не самый важный партнер системы здравоохранения, который призван налаживать контакты и взаимопонимание в системе «врач – больной». Но это отдельная большая и важная тема, затрагивающая множество аспектов, в том числе юридических.
– На ваш взгляд, можно ли медицинскую помощь в России назвать сегодня доступной?
– И да, и нет. Да потому, что сегодня пациенту доступны такие методы диагностики и лечения, о которых он еще недавно не мог и мечтать. Но при этом сохраняется колоссальная дис-пропорция: высокотехнологичные методы доступны только в крупных медицинских учреждениях.
То есть помощь есть, но она удалена от жителей российской глубинки, которым приходится преодолевать порой сотни километров, чтобы добраться до регионального медицинского центра. Не говорю уже о центрах федерального масштаба. Как говорится, редкая птица долетит…
– Так давайте просто строить больше медцентров – кардиологических, хирургических, перинатальных...
– Этого недостаточно. Сегодня в мире развитие диагностических и лечебных технологий достигло такого уровня, когда оказание современной и действительно эффективной медицинской помощи при ряде заболеваний требует согласованной работы команды специалистов разных специальностей.
Возьмем пациента с хронической сердечной недостаточностью. Это осложнение многих сердечных заболеваний. И состояние таких больных, как правило, осложняется еще и многими ассоциированными патологиями.
И если сердечная недостаточность возникла, то без адекватной помощи пациент погибает быстрее, чем онкологический больной. А какие возможности есть у такого больного в России? Наблюдение в поликлинике, а если ухудшится состояние – госпитализация.
И это происходит часто, а частые госпитализации – это психологически тяжело для пациента, плюс огромные расходы бюджета. Не только на консервативное лечение, но и, скажем, на имплантацию искусственного левого желудочка или кардиостимулятора.
А ведь такой пациент нуждается в наблюдении врачей самых разных специальностей – кардиолога, кардиохирурга, невролога, эндокринолога, реабилитолога... Попробуйте-ка в нашей поликлинике получить талончики к нескольким специалистам! Некоторых специалистов в рядовой поликлинике и вовсе нет.
Именно для лечения таких заболеваний, как сердечная недостаточность, сахарный диабет, ожирение за рубежом и создаются мульдисциплинарные клиники, где работают специалисты разных направлений. Такой процесс сейчас пошел и в России.
Досье «Открытой»
Ольга Боева – доктор медицинских наук, руководитель Центра доклинических и клинических исследований, профилактической медицины и кардиологии, заведующая кафедрой медицинской радиологии Ставропольского медицинского университета (СтГМУ), член президиума и руководитель рабочей группы «Разумный выбор» Российского научного медицинского общества терапевтов (РНМОТ).


Комментарии
Можно много вести дискуссию, говорить о недостатках или хвалит, но от этого пациентам лучше не будет.
Мы вынуждены сидеть в очередях, терпеть хамство, грубость. Покупать лекарства, приносить шприцы и системы....
А по другому вас никто не вылечит. Единично в крае можно бесплатно и в срок получить медицинскую помощь, Практически все медицинские учреждения требуют ремонт.
Пациенты говорят, пишут жалобы, но вот и поныне там. Денег нет, вот и весь ответ.
Зато чиновников в здравоохранении пруд пруди.
Одних только замов у министра здравоохранения 6 человек, а в каждой больнице и поликлиники тоже одни замы главврачей.
А вот врачей терапевтов и педиатров нет, очереди и к узким специалистам.
Когда будет наведен порядок в этой отрасли одному богу известно....
- ответить
Постоянная ссылка (Permalink)В краевом минздраве давно нет врачей.Чиновники оторвавшиеся от здравоохранения.
Они не видят проблемы врачей, работающих в медучреждениях, а пациентов вообще не замечают.
Зато отчеты писать умеют. Какой поп *министр" такой и приход "министерство".
- ответить
Постоянная ссылка (Permalink)Добавить комментарий